ANOSKOPIA
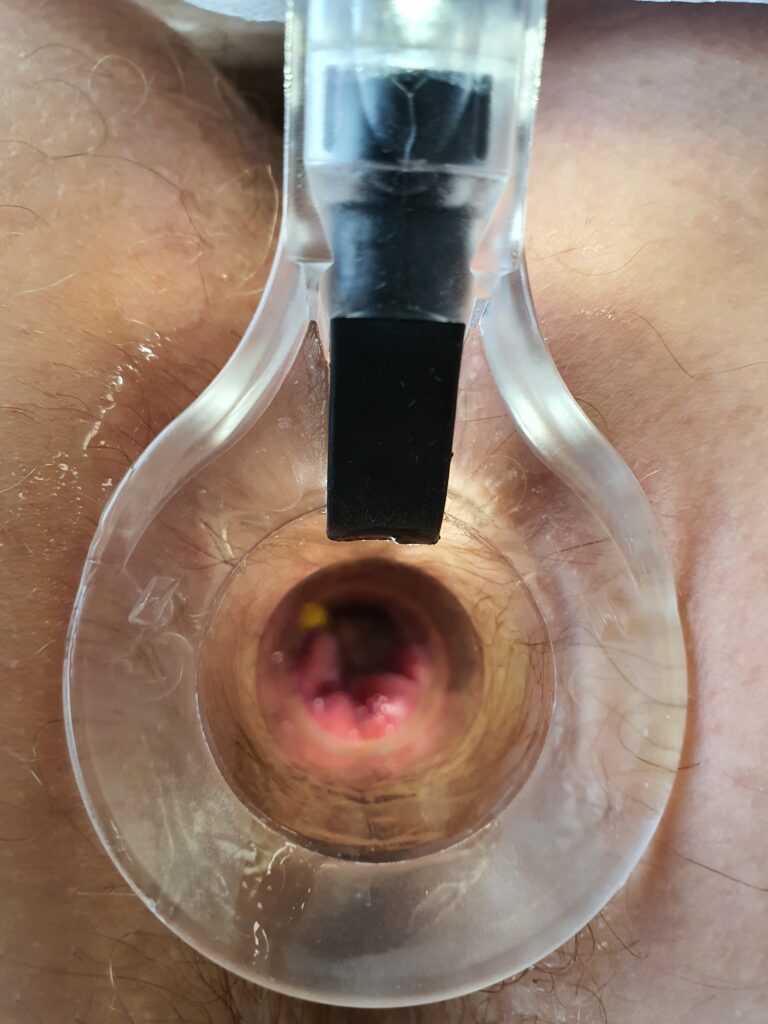
Anoskopia jest jednym z najczęściej wykonywanych badań w celu wykrycia i rozpoznania chorób odbytu i odbytnicy. Jest to badanie które jest często wykonywane po badaniu per rectum. Badanie anoskopem polega na założeniu specjalnego wziernika ze źródłem światła, co umożliwia kontrolę wewnętrznej powierzchni odbytnicy i kanału odbytu. Na zdjęciach załączonych pod artykułem pokazuję Państwu jak wygląda wziernik i jakie daje możliwości obejrzenia schorzeń odbytu i odbytnicy.
Zabieg anoskopii jest rodzajem badania endoskopowego podczas którego zakładany jest specjalny wziernik mający około 10 cm długości.
Anoskopia jest zabiegiem bezbolesnym i trwa zazwyczaj do kilku minut.
Zabieg ten wykonywany jest w pozycji kolankowo-łokciowej lub w pozycji na boku z kolanami podgiętymi do brody – tak zwana pozycja embrionalna. Na początku wykonywane jest badanie per rectum przy użyciu palca i żelu znieczulającego okolicę odbytu chorego, a następnie delikatnie wprowadza przez odbyt anoskop z dużą ilością żelu przeciwbólowego.
Anoskopia jest badaniem nie wymagającym od chorego specjalnego przygotowania jak np. w przypadku kolonoskopii.
Ważna jest higiena osobista – umycie okolicy odbytu, a także opróżnienie pęcherza moczowego i wypróżnienie się tuż przed wejściem do gabinetu lekarskiego. Pacjent po wykonaniu zabiegu wraca do pracy i codziennej aktywności. Po anoskopii nie jest wymagane zwolnienie z pracy, ani okres rekonwalescencji u chorego. W przypadku wystąpienia dolegliwości bólowych (zdarzają się niezwykle rzadko) chory może przyjmować ogólnodostępne doustne leki przeciwbólowe lub działające miejscowo leki przeciwbólowe w formie żelu znieczulającego. Wynik badania anoskopowego jest przekazywany choremu zaraz po wykonaniu badania i wdrażane jest odpowiednie leczenie. Jeżeli lekarz badający chorego uzna za stosowne pogłębienie diagnostyki u chorego, wtedy pacjent zostanie skierowany na rektoskopię lub kolonoskopię.
Wskazaniami do wykonania anoskopii są: bóle i świąd odbytu, krwawienie z odbytu, zaburzenia w prawidłowym funkcjonowaniu zwieracza odbytu, stany zapalne odbytu i odbytnicy, a także obecność ciała obcego w odbytnicy.
Przeciwwskazaniami do wykonania tego badania są: brak zgody chorego na zaproponowane przez lekarza badanie anoskopem, poważne objawy związane z niewydolnością ze strony układu krążenia i układu oddechowego, a także bardzo silne dolegliwości bólowe w okolicy odbytu.
Niezwykle ważne jest przekazanie przez pacjenta informacji o stanie swojego zdrowia i zażywanych lekach. Istotne dla personelu medycznego są informacje na temat nosicielstwa HIV, WZW B, WZW C i alergii na środki znieczulające – w szczególności na żel znieczulający używany do tego badania – a mianowicie LIDOKAINĘ.


XXXXXXXXXX XXXXXXXXXX XXXXXXXXXX
BLOKADA SPLOTÓW NERWOWYCH OKOŁOODBYTNICZYCH
Zabieg polega na precyzyjnym wprowadzeniu igły w bezpośrednie sąsiedztwo właściwych struktur układu nerwowego. Leczenie skupia się na blokowaniu mięśniowo-powięziowych punktów spustowych oraz na uzyskaniu długotrwałego efektu obniżenia napięcia mięśnia objętego procesem chorobowym. Postępowanie takie ma za zadanie przerwanie „błędnego koła bólowego” co w następstwie ma zapewnić długotrwałe ustąpienie dolegliwości bólowych.
Wstrzykiwanie środka znieczulającego w punkt spustowy jest procedurą niezwykle bezpieczną (gdy są wykonywane przez doświadczonego lekarza) pod warunkiem zwracania uwagi na ważne struktury anatomiczne przebiegające w tej okolicy.
Przestrzegając zasad aseptyki i stosując ogólne środki ostrożności minimalizowane jest zakażenie w miejscu wkłucia. Większość powikłań iniekcji punktu spustowego wywołana jest urazem spowodowanym wkłuciem igły. Po wykonaniu iniekcji stosujemy ucisk miejsca w którym nastąpiło wkłucie igły celem zminimalizowania powstania wybroczyn i krwiaków. Dobry efekt analgetyczny/przeciwbólowy pozwala na zmniejszenie dawek stosowanych leków, a tym samym zmniejszenie ich objawów ubocznych, oraz powtarzalność zabiegu.
WSKAZANIA do wykonania blokady splotów nerwowych okołoodbytniczych:
– zabiegi związanie z chirurgią w zakresie kolumn hemoroidalnych
– zabiegu związane z chirurgią fałdów anodermalnych
– zespół mięśnia dźwigacza odbytu
– dolegliwości bólowe w przebiegu szczeliny odbytu
– dolegliwości bólowe po zabiegach na kolumnach hemoroidalnych np.: po podwiązywaniu hemoroidów sposobem Barrona
PRZECIWWSKAZANIA do wykonania zabiegu:
– miejscowe zakażenie tkanek w okolicy odbytu
– czynne krwawienie
– zaburzenia krzepnięcia

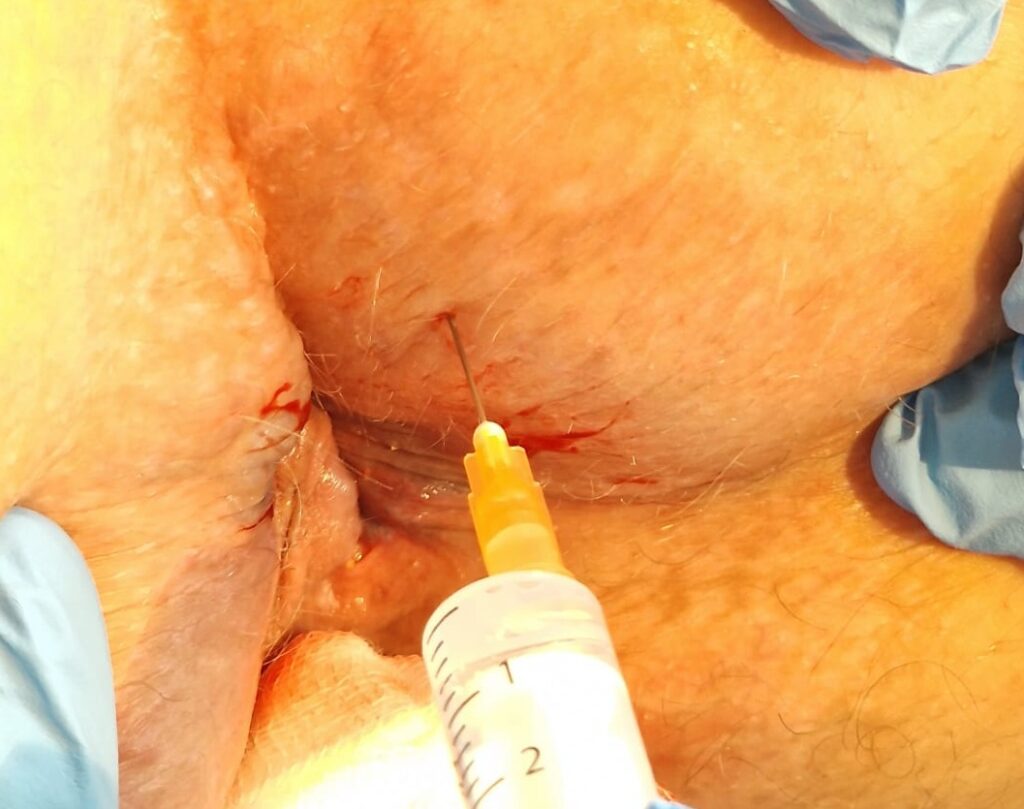
XXXXXXXXXX XXXXXXXXXX XXXXXXXXXX
PODWIĄZANIE HEMOROIDÓW
Najczęstszym schorzeniem proktologicznym leczonym w Poradni Chirurgicznej jest choroba hemoroidalna.
Pod pojęciem hemoroidów rozumiemy patologiczne powiększenie się lub wysunięcie guzków krwawniczych.
Zaparcia i siedzący tryb życia są czynnikami sprzyjającymi powstawaniu hemoroidów. Innymi, rzadszymi czynnikami są: ciężki wysiłek fizyczny i siłowe dyscypliny sportu, a także ciąża i poród.
Objawy żylaków odbytu są bardzo różne.
Początkowe objawy to: pieczenie i świąd czasem towarzyszący przy wypróżnieniu, ból czy uczucie niepełnego wypróżnienia. Jednak nie ulega wątpliwości, że najczęstszym objawem skłaniającym chorych do udania się do Poradni jest pojawienie się krwawienia. W stadiach zaawansowanych często pojawia się silny ból i wysuwanie się hemoroidów na zewnątrz podczas oddawania stolca.
W chorobie hemoroidalnej możemy wyróżnić I, II, III i IV stopień zaawansowania. Co dokładnie oznaczają te stopnie wyjaśniamy poniżej:
I stopień żylaków odbytu – to hemoroidy, które uwidaczniają się jedynie w badaniu anoskopowym,
II stopień żylaków odbytu – to hemoroidy, które uwalniane są z kanału odbytu podczas wypróżniania. Po zakończeniu wypróżniania wracają do normalnej pozycji,
III stopień żylaków odbytu – to hemoroidy, które wypadają z kanału odbytu podczas parcia lub wypróżniania, i trzeba je doprowadzić do normalnej pozycji,
IV stopień żylaków odbytu – to takie hemoroidy, których nie da się odprowadzić samodzielnie, zazwyczaj towarzyszą im obrzęki, zakrzepy, a nawet martwica.
Leczenie choroby hemoroidalnej zaczyna się od postępowania zachowawczego.
Wprowadzenie diety bogatej w błonnik i dużej ilości płynów ma na celu rozluźnienie stolca i ułatwienie wypróżnienia, co ogranicza ból i dyskomfort. Zarówno zalecenia dietetyczne i higieniczne są tak samo ważne jak leczenie farmakologiczne i zabiegowe.
Jednymi z najskuteczniejszych metod leczenia hemoroidów są:
• podwiązywanie hemoroidów – nazywane również gumkowaniem, ligacją lub zabiegiem Barrona
• skleroterapia – polegająca na wstrzyknięciu bezpośrednio do hemoroida substancji powodującej zakrzep naczynia i stopniowy zanik guzka.
W dzisiejszym materiale krótko omówimy metodę leczenia hemoroidów przez podwiązanie.
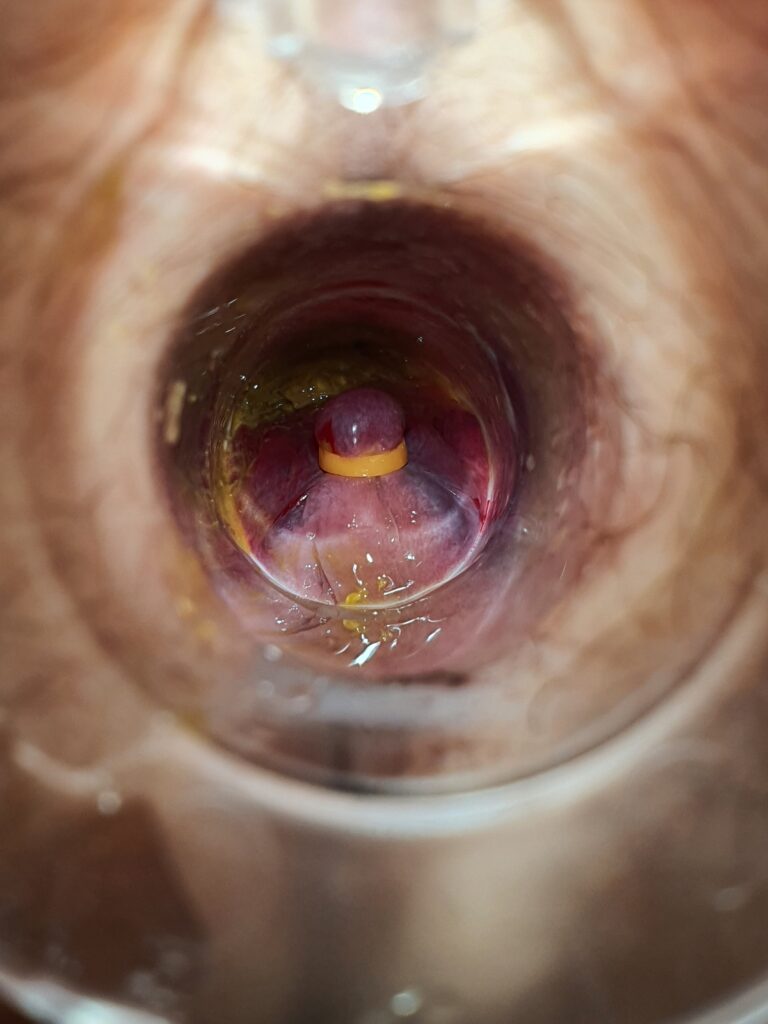
Gumkowanie żylaków odbytu metodą Barrona to bardzo skuteczna a zarazem małoinwazyjna metoda leczenia choroby hemoroidalnej. Zabieg polega na założeniu na podstawę guzka krwawniczego gumowej opaski, która w ciągu krótkiego czasu powoduje jego niedokrwienie i samoistne odpadnięcie. Opaskę nakłada się przy pomocy specjalnego aparatu.
Na zdjęciu przedstawiamy założoną gumkę na kolumnę żylakową.
W trakcie jednego zabiegu zakładamy zazwyczaj jedną opaskę. Kolejne opaski zakładane są po upływie 3 lub 4 tygodni.
Zabieg gumkowania hemoroidów jest zabiegiem wykonywanym w znieczuleniu miejscowym. Pacjent po wykonaniu zabiegu wraca od razu do pracy i codziennej aktywności.
W przypadku wystąpienia dolegliwości bólowych (zdarzają się bardzo rzadko po tym zabiegu) przyjmuje się ogólnodostępne leki przeciwbólowe.
Leczenie choroby hemoroidalnej metodą Barrona może być stosowane w I, II a nawet III stadium zaawansowania choroby hemoroidalnej. W IV stopniu zaawansowania choroby hemoroidalnej wskazane jest leczenie chirurgiczne.



Poniżej znajduje się link do artykułu przedstawiającego leczenie choroby hemoroidalnej sposobem Barrona, który ukazał się na łamach czasopisma Nowa Medycyna:
http://www.nowamedycyna.pl/wp-content/uploads/2014/10/nm_2011_053-056.pdf
XXXXXXXXXX XXXXXXXXXX XXXXXXXXXX
SKLEROTERAPIA HEMOROIDÓW
SKLEROTERAPIA HEMOROIDÓW JEST JEDNĄ Z NAJBEZPIECZNIEJSZYCH I NAJSKUTECZNIEJSZYCH METOD LECZENIA CHOROBY HEMOROIDALNEJ.
Wskazaniem do wykonania zabiegu skleroterapii jest brak remisji objawów po wcześniejszym zastosowaniu leczenia zachowawczego choroby hemoroidalnej. Do zabiegu skleroterapii hemoroidów kwalifikuje lekarz podczas wizyty w Poradni Chirurgicznej.
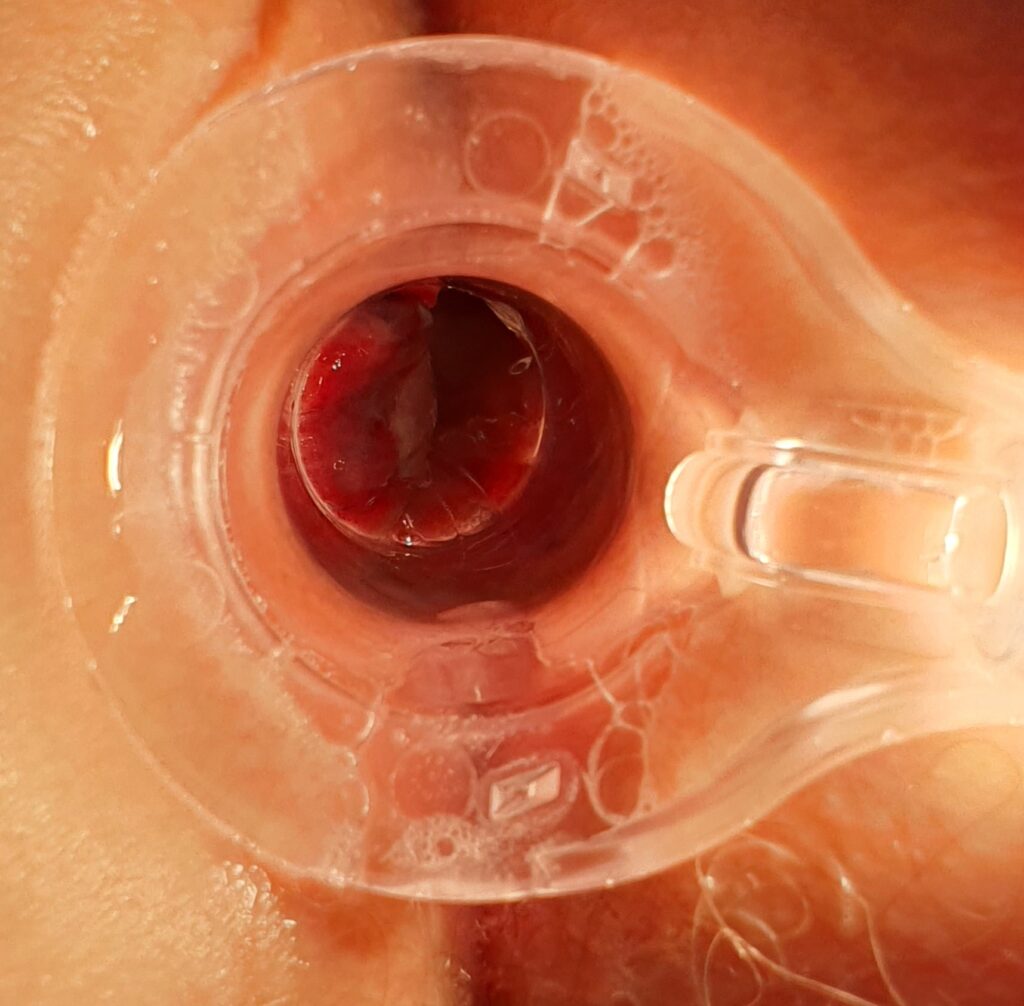
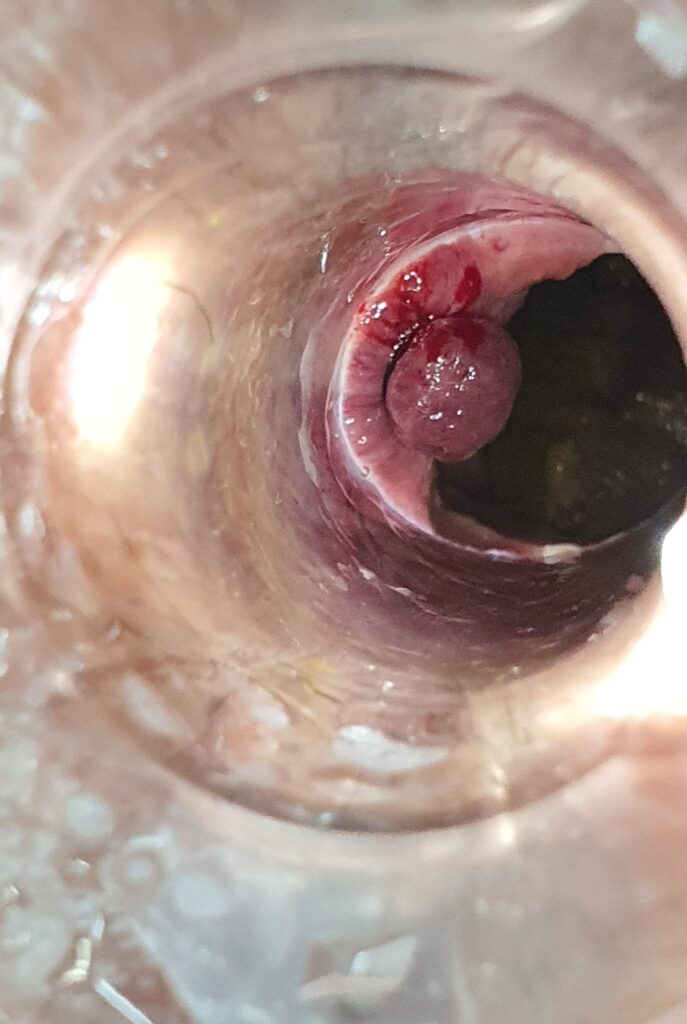
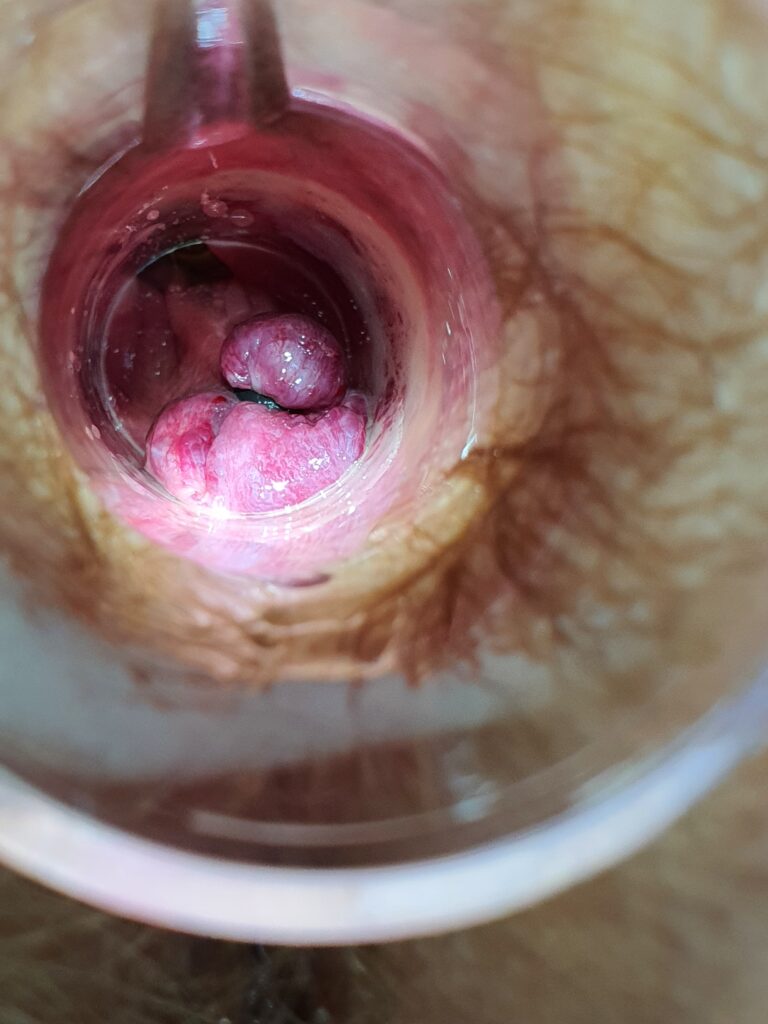
Zabieg skleroterapii trwa od kilkunastu do kilkudziesięciu minut w zależności od zaawansowania choroby hemoroidalnej. Lekarz, pod kontrolą anoskopu precyzyjnie określa miejsca wkłuć. Podczas zabiegu zazwyczaj ostrzykiwane są 3 kolumny żylakowe. Do zmienionych chorobowo hemoroidów wstrzykiwany jest preparat, który powoduje obkurczenie ścian naczyń, ich zamknięcie, a w konsekwencji – usunięcie powiększonych splotów hemoroidalnych.
Skleroterapia jest jedną z NAJBEZPIECZNEJSZYCH i NAJSKUTECZNIEJSZYCH metod leczenia choroby hemoroidalnej. W wielu badaniach udowodniono, że całkowita remisja zmian występuje nawet u 90% pacjentów poddanych temu zabiegowi. Do nawrotów choroby dochodzi rzadko.
Po wykonaniu zabiegu należy spodziewać się remisji schorzenia, a także ustąpienia objawów charakterystycznych dla choroby hemoroidalnej takich jak: krwawienia z odbytu, uczucia bólu, pieczenia czy świądu.
Należy jednak pamiętać, że nie każda osoba może mieć wykonana ten zabieg. Przeciwwskazaniami do wykonania skleroterapii hemoroidów są:
• obecność aktywnych ostrych procesów zapalnych
• zakrzepica żylna naczyń kończyn dolnych
• ciąża i okres laktacji
• wada serca
• nowotwór
• obecność żylaków IV
Po wykonanej skleroterapii hemoroidów, u chorego zalecany jest w pierwszych dniach odpoczynek, a także wizyta kontrolna w celu sprawdzenia postępów procesu gojenia za około 14 dni od momentu wykonania zabiegu.
Po zabiegu chory musi przestrzegać odpowiednią dietę i stosować dobre nawyki toaletowe, a także unikać ćwiczeń czy czynności fizycznych związanych ze wzrostem ciśnienia w jamie brzusznej. Niezmiernie ważne jest, by po wykonanej skleroterapii u chorych nie pojawiały się zaparcia, które mogą spowodować dyskomfort jak i komplikacje po tym zabiegu. Poniżej na zdjęciach przedstawiamy proces ostrzyknięcia hemoroidów i widok ostrzykniętych kolumn hemoroidalnych.
Na zdjęciach poniżej przedstawiono etapy wykonywania skleroterapii hemoroidów.
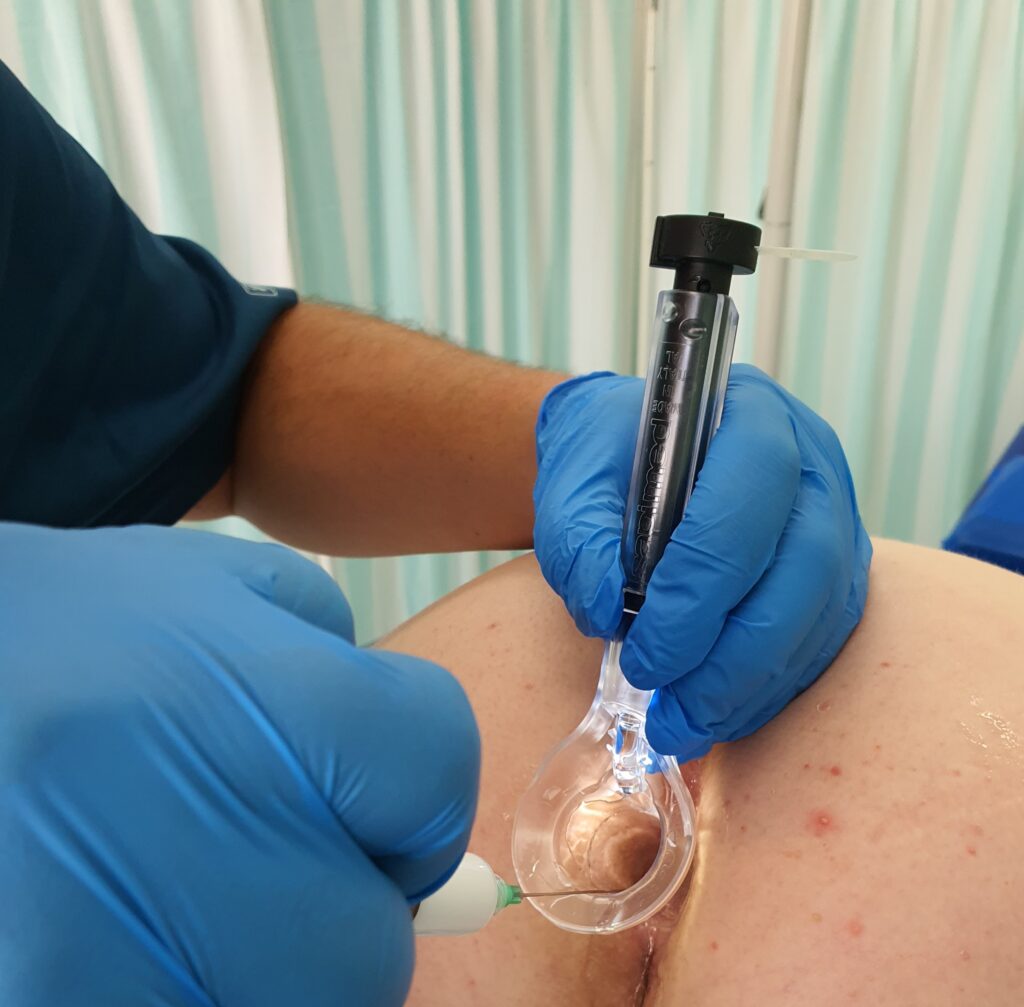
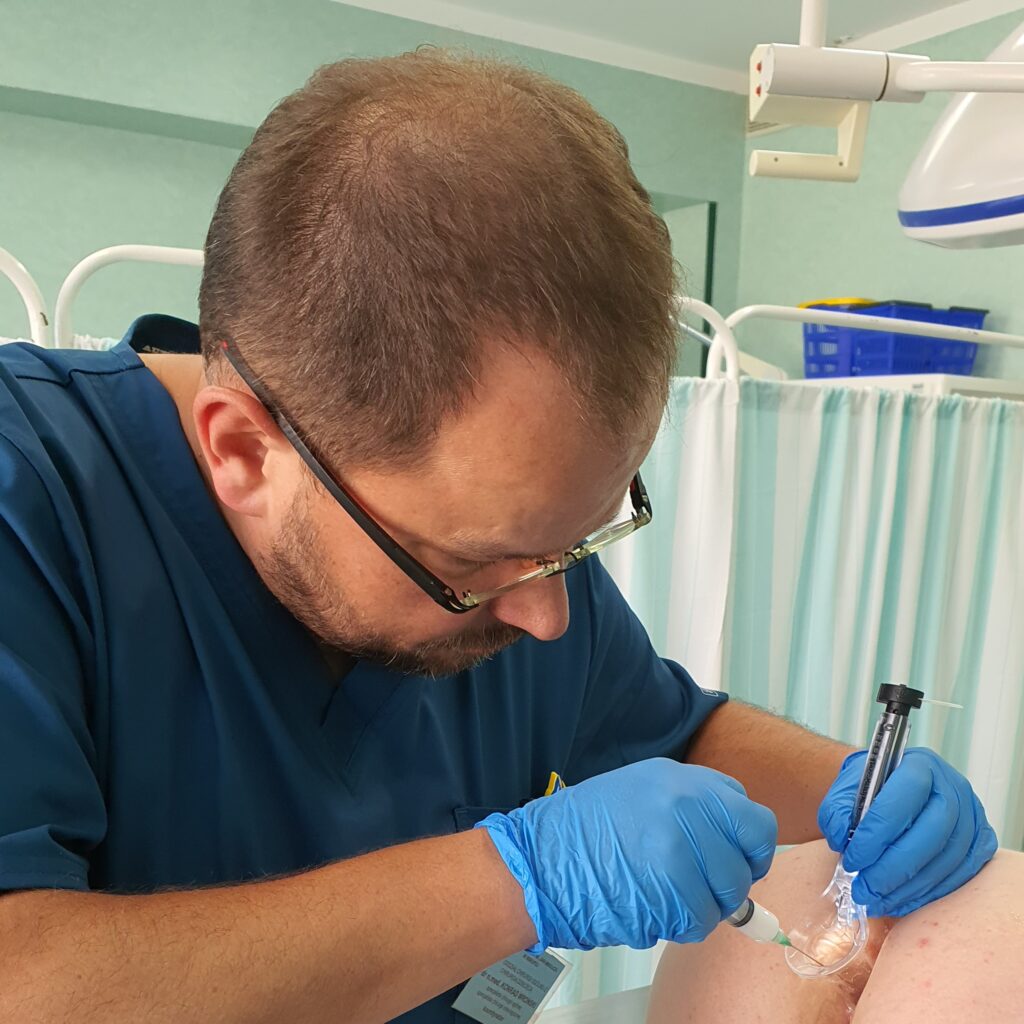
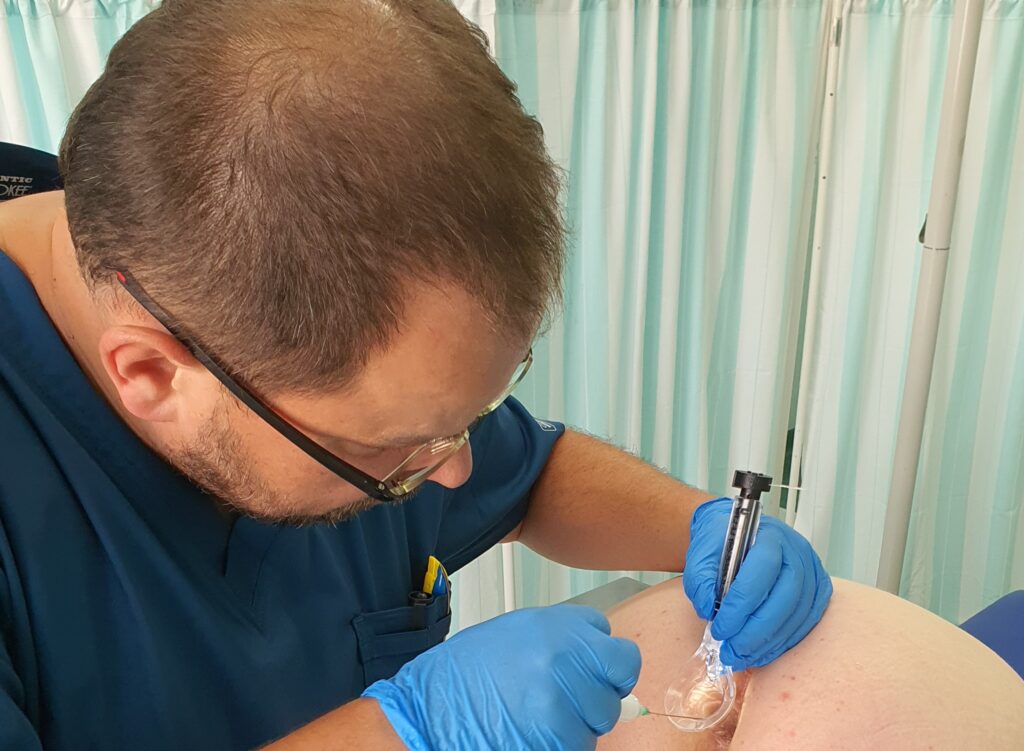
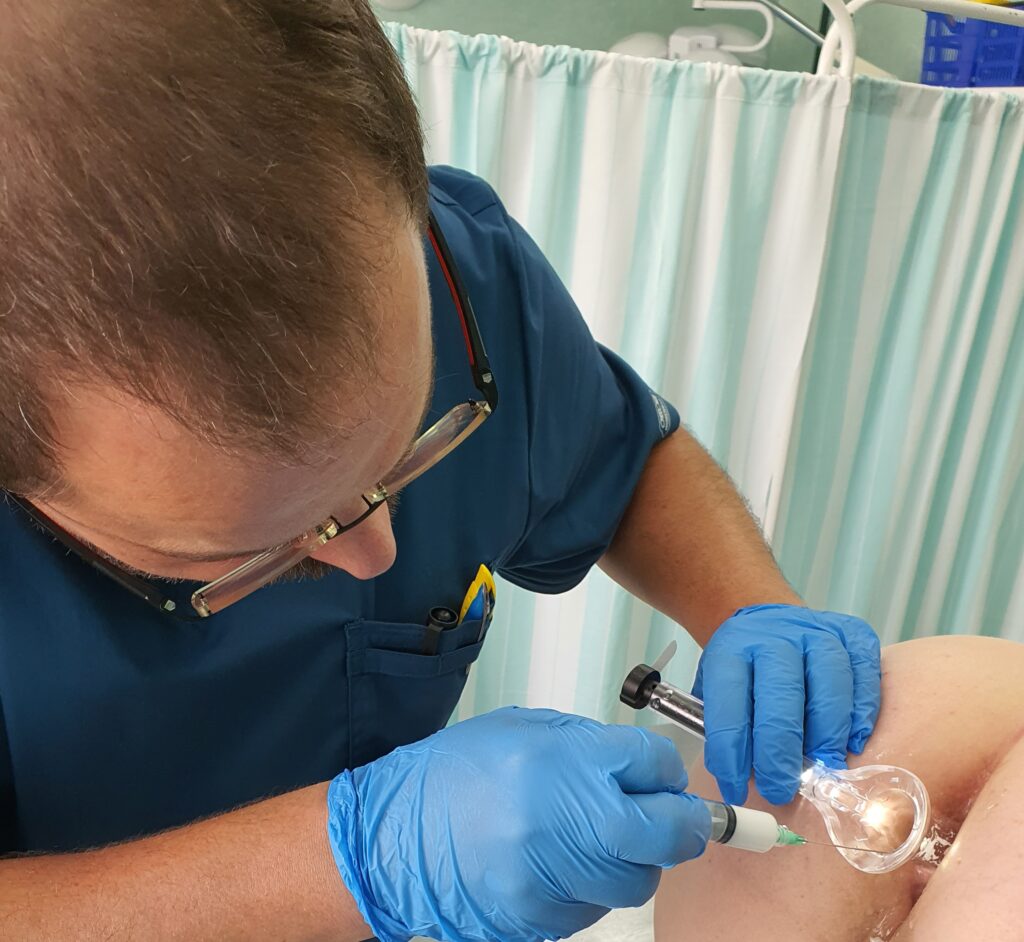
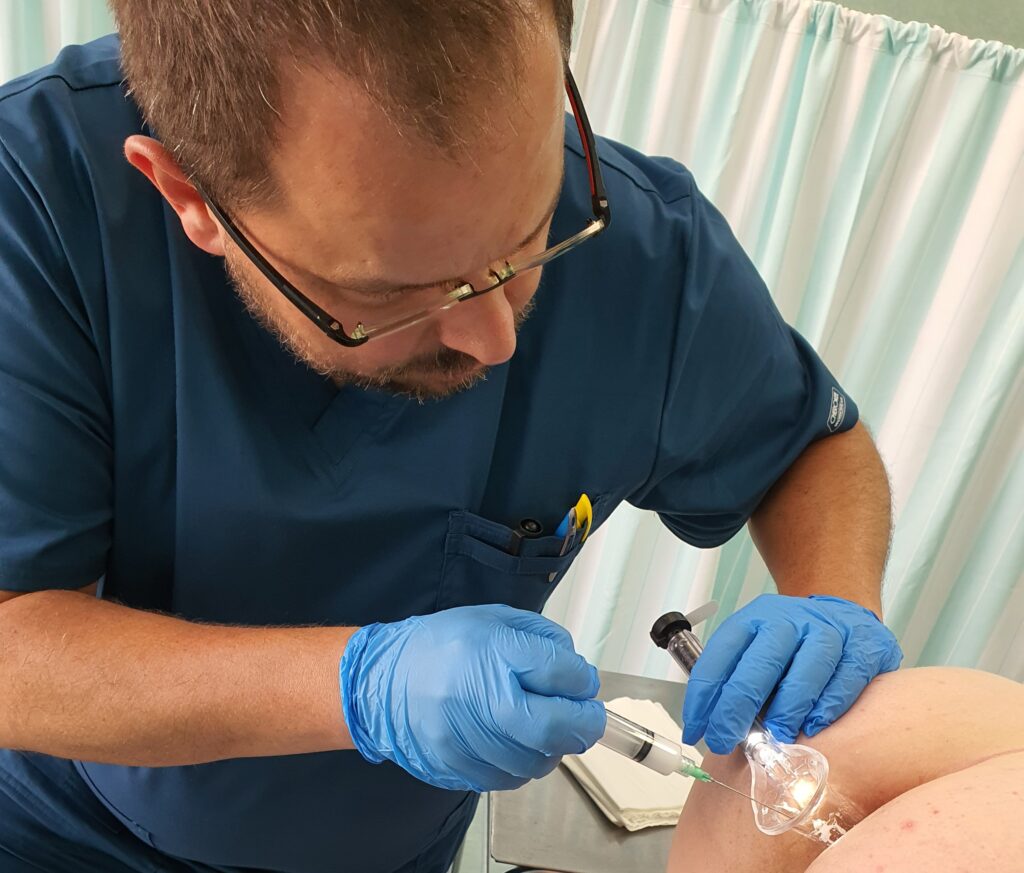


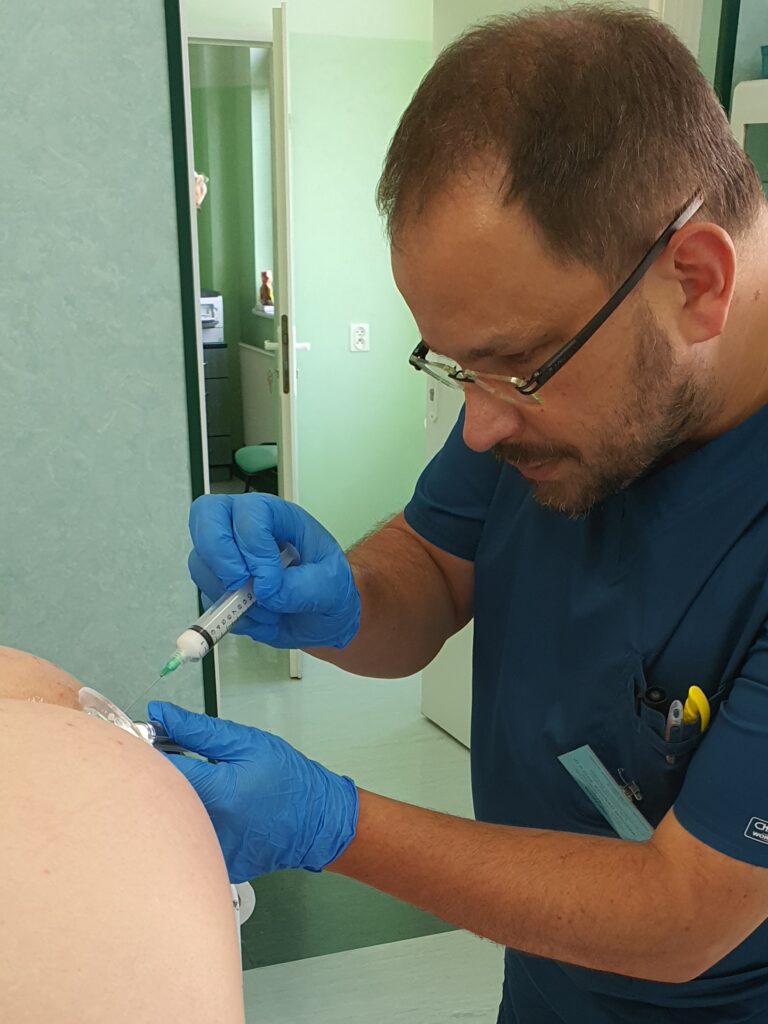

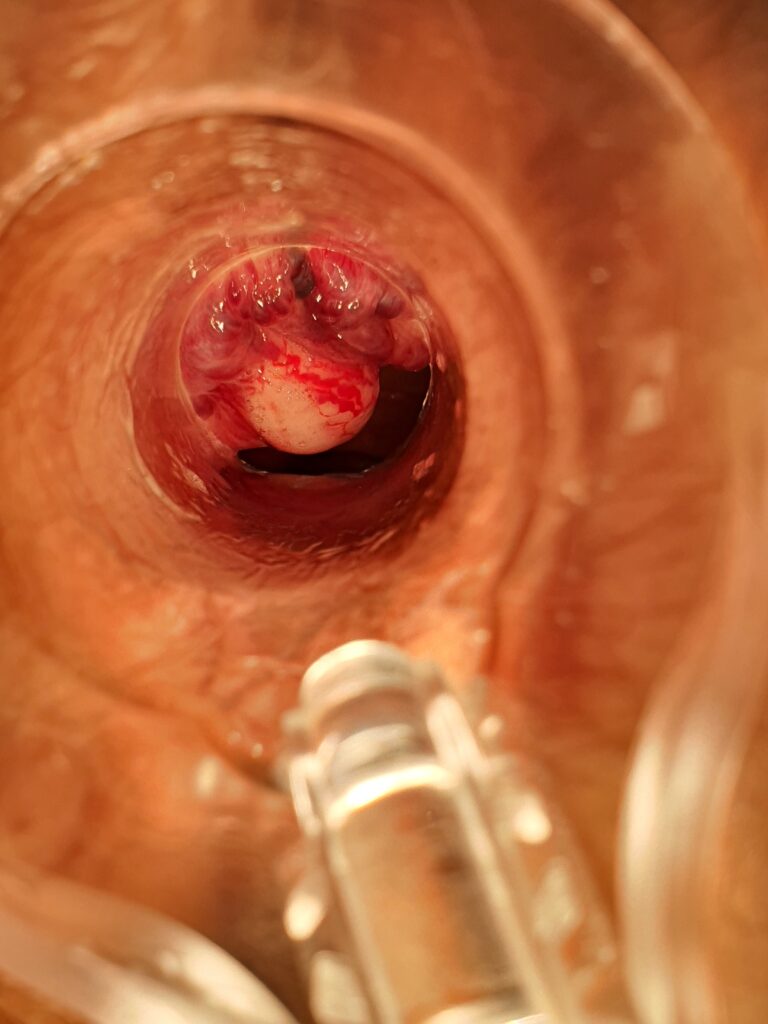


Poniżej znajduje się link do artykułu opublikowanego na łamach czasopisma Nowa Medycyna opisujący metodę skleroterapii w chorobie hemoroidalnej:
http://www.nowamedycyna.pl/wp-content/uploads/2015/09/nm_2015_063-066.pdf
XXXXXXXXXX XXXXXXXXXX XXXXXXXXXX
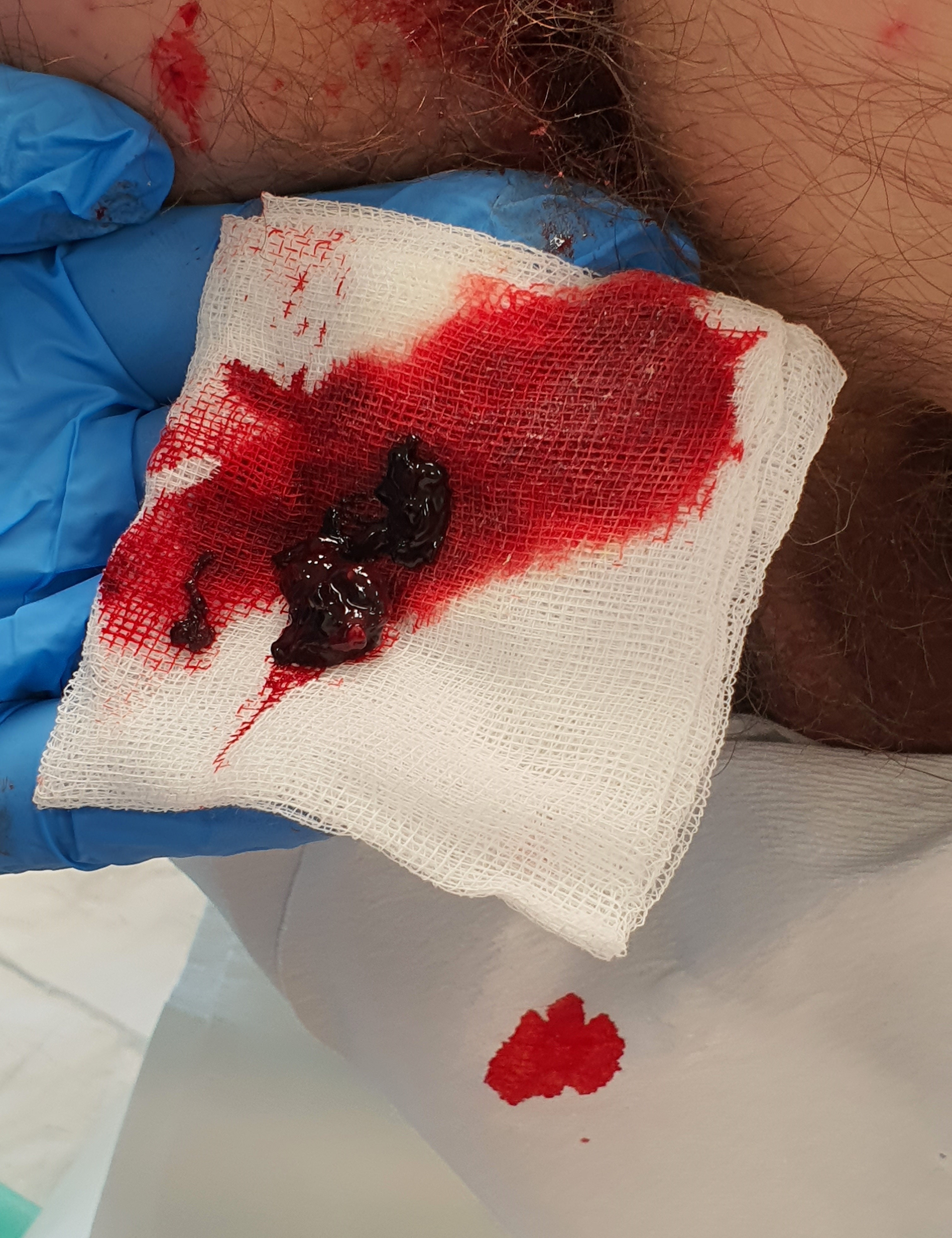
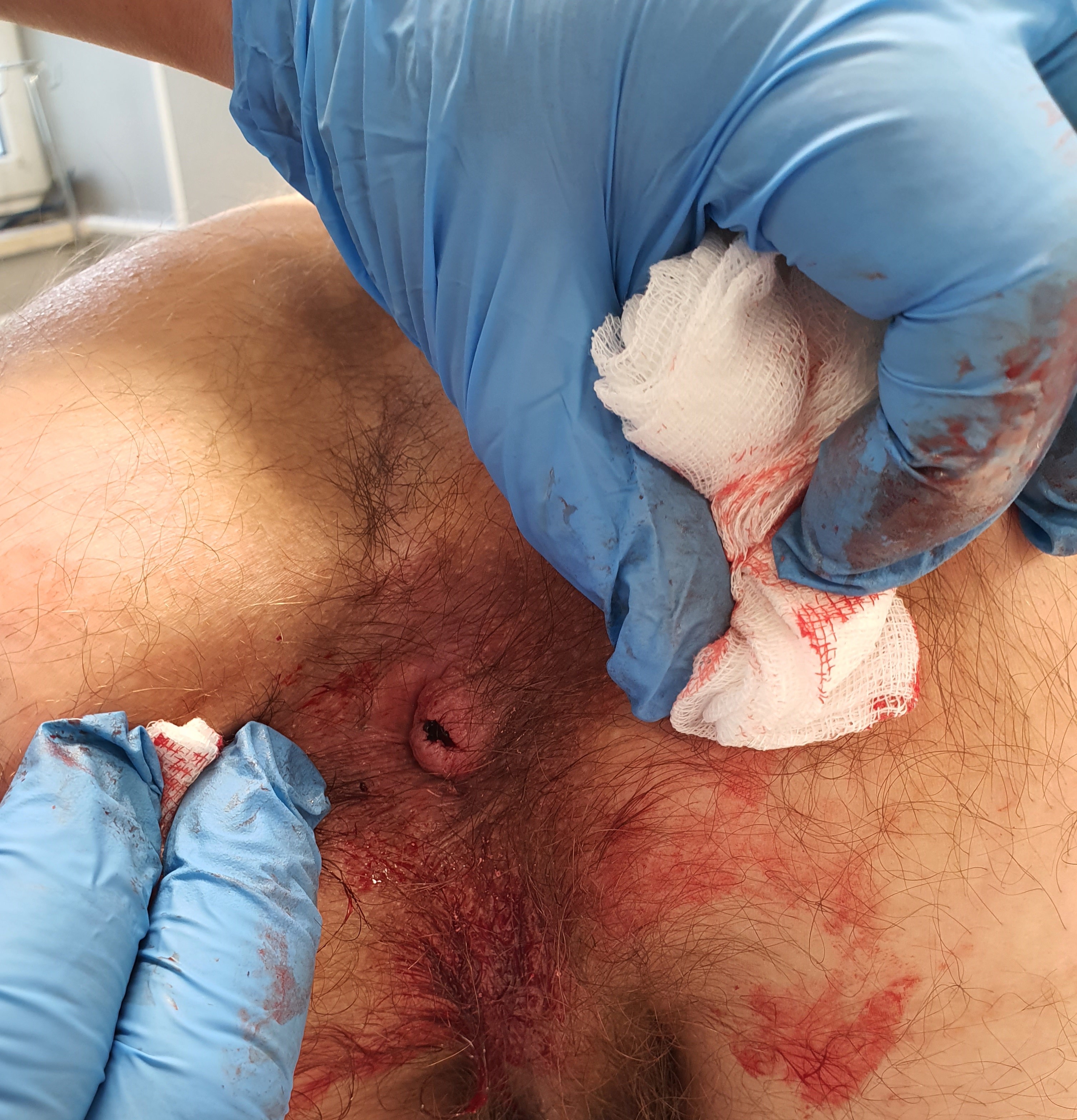
NACIĘCIE ZAKRZEPU BRZEŻNEGO
Zakrzepica okołoodbytniczych splotów żylnych to stan nagły w proktologii powodujący silne dolegliwości bólowe u chorego. Zazwyczaj stan ten może pojawić się po silnym parciu na stolec, biegunkach, ale także po dźwiganiu ciężkich przedmiotów. Chory zgłaszający się do gabinetu lekarza proktologa zazwyczaj uskarża się na silny ból w okolicy odbytu i na wyczuwalny guzek wielkości wiśni lub śliwki o zabarwieniu niebiesko-sinawym.
Jeżeli chory zgłosi się do Poradni Chirurgicznej w przeciągu 72 godzin od pojawienia się zakrzepu brzeżnego, leczeniem z wyboru powinno być kompletne wycięcie zakrzepicy okołoodbytniczej.
Po zastosowanym leczeniu chirurgicznym u chorego wdrażane jest leczenie farmakologiczne ustalane indywidualnie przez lekarza proktologa. Należy pamiętać, że bardzo często u podłoża nawracających zakrzepów brzeżnych okołoodbytowych leży zaawansowana choroba hemoroidalna.
Poniżej na zdjęciach przedstawiono poszczególne etapy kompletnego wycięcia zakrzepicy okołoodbytniczych splotów żylnych u chorego, który zgłosił się do gabinetu proktologicznego po 24 godzinach od momentu pojawienia się bolesnego guzka w okolicy odbytu.